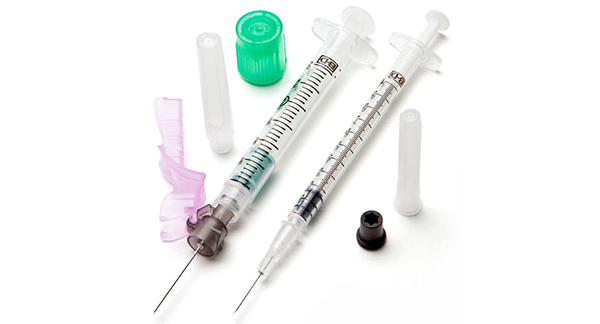
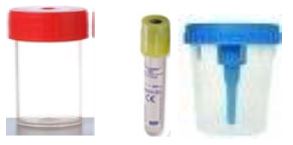
Afin d'utiliser l'outil de recherche du manuel de prélèvement, merci d'utiliser un des navigateurs suivants : Google chrome, Firefox, Microsoft Edge ou Safari.
Immuno-hématologie
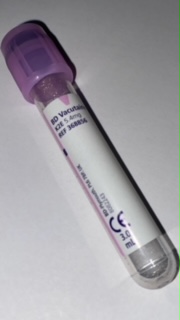
1 Tube EDTA (violet)
1 Tube EDTA (violet)
1 Tube EDTA (violet)
Hématologie
1 Tube EDTA (Violet)
1 Tube EDTA (Violet)
1 Tube EDTA (Violet)
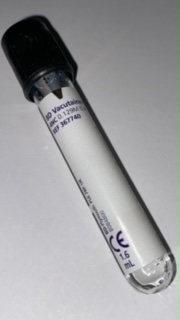
1 Tube Citraté (Noir)
1 Tube EDTA (Violet)
Hemostase
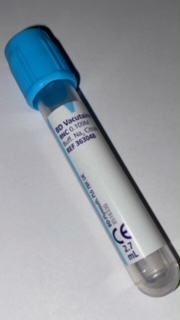
1 Tube Citraté (Bleu)
1 Tube Citraté (Bleu)
1 Tube Citraté (Bleu)
1 Tube Citraté (Bleu)
1 Tube Citraté (Bleu)
1 Tube Citraté (Bleu)
1 Tube Citraté (Bleu)
Biochimie sanguine
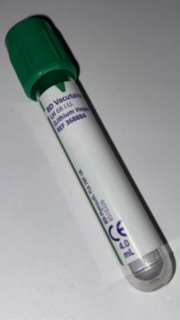
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Seringue à gaz du sang héparinée
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube EDTA (Violet)
1 Tube Fluorure de sodium
1 Tube Fluorure de sodium
1 Tube Fluorure de sodium
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Fluorure de sodium
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
1 Tube Hép de Lithium (Vert)
Biochimie urinaire
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
Biochimie des liquides biologiques
1 Flacon stérile (LCR) / 1 tube Hep Li (Autre)
1 Flacon stérile
Dosage de médicaments
1 Tube Sec sans gel séparateur (Rouge)
1 Tube Sec sans gel séparateur (Rouge)
1 Tube Sec sans gel séparateur (Rouge)
Hormonologie
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube EDTA (Violet)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
1 Tube Sec avec gel séparateur (Jaune)
Sérologie
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
Marqueurs tumoraux
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
2 Tubes Secs avec gel séparateur (Jaune)
Microbiologie
1 Flacon Stérile
1 Flacon Stérile
1 Flacon stérile
1 Pot stérile
1 Flacon stérile
1 Flacon Stérile
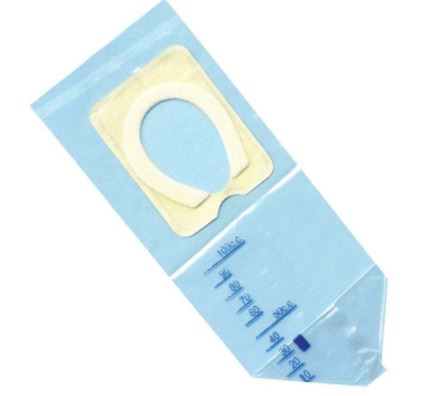
1 Poche urinaire
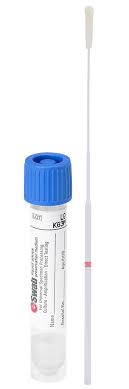
1 Ecouvillon ESWAB
1 Flacon pour recueil des urines de 24h
2 Flacons hémoculture
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Flacon stérile
1 Pot stérile
1 Ecouvillon ESWAB
1 Ecouvillon ESWAB
1 Flacon stérile
1 Ecouvillon ESWAB
1 Ecouvillon ESWAB
1 Boite de pétri
1 Flacon stérile
1 Flacon stérile
1 Ecouvillon ESWAB
1 Ecouvillon ESWAB
1 Ecouvillon ESWAB
1 Ecouvillon ESWAB
1 Pot stérile
1 Pot stérile
1 Flacon stérile
Biologie moléculaire
1 Ecouvillon
1 Ecouvillon
1 Ecouvillon
1 Ecouvillon
Biologie de la reproduction
1 Réceptacle à sperme avec couvercle
1 Spirette ccd
1 Oosafe Sperm collection cup
Recueil
Flacon pour urines des 24 heures
Immuno-hématologie
1 Tube EDTA (violet)
Choix Tube1 Tube EDTA (violet) – ObligatoirePrélèvementSang veineux Sang artériel Une pièce d’identité sera exigée pour la patientèle externe Renseigner le statut transfusionnel du patient avec la date de la dernière transfusion et vérifier chez une femme enceinte son rhésus sanguin (si Rh négatif demander la date de la dernière injection de Rophylac). La durée de validité d’une RAI avant transfusion est de 72 heures.EchantillonSang total centrifugé (Plasma & hématies)Quantité minimale1 ml – Peut être associé aux autres examens d’Immuno – hématologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C – Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1141 Code Hexalis : RAI, RAID
1 Tube EDTA (violet)
Choix Tube1 Tube EDTA (violet) – ObligatoirePrélèvementSang veineux Sang artériel Une pièce d’identité sera exigée pour la patientèle externeEchantillonPlasmaQuantité minimale1 ml – Peut être associé aux autres examens d’Immuno – hématologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C – Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1140 Code Hexalis : COOMD
1 Tube EDTA (violet)
Choix Tube1 Tube EDTA (violet) – ObligatoirePrélèvementSang veineux Sang artériel Pour la réalisation d’une carte de groupe valide : il faut réaliser 2 déterminations de groupe sanguin sur 2 prélèvements différents (au minimum à 5 minutes d’intervalle entre les 2). Le préleveur doit s’assurer de la bonne identification de l’échantillon de sang (Nom – Nom de naissance – Prénom – DDN-Sexe), en vérifiant l’identité du patient de façon rigoureuse. Une pièce d’identité sera exigée pour la patientèle externe Toute erreur d’identité expose le patient à un risque de transfusion ABO incompatible, et donc à un risque d’accident hémolytique grave ou mortel. Renseigner le statut transfusionnel du patient avec la date de la dernière transfusionEchantillonSang total centrifugé (Plasma & hématies)Quantité minimale1 ml – Peut être associé aux autres examens d’Immuno – hématologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1140 & 1145 Code Hexalis : GRP - Groupe sanguin ABO RhD & Phénotype érythrocytaire (Technique Automatisée) Code Hexalis : GRPM - Groupe sanguin ABO RhD & Phénotype érythrocytaire (Code saisie manuelle)
Hématologie
1 Tube EDTA (Violet)
Choix Tube1 Tube EDTA (Violet) – ObligatoirePrélèvementSang veineux – Recueillir impérativement la notion de voyage, le lieu, et prise de traitement.EchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens d’hématologie cellulairePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 1 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement si tube non centrifugé.IndicationsSéjour en zone d’endémie, fièvre, thrombopénie. Recherche de P.falciparum, ovale, malariae et vivax sur frottis et Palutop. Attention pensez au P.Knowlesi si notion de voyage en Thailande, Malaisie, Indonésie et Philippines (frottis).Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1125 Code Hexalis : PALU
1 Tube EDTA (Violet)
Choix Tube1 Tube EDTA (Violet)PrélèvementSang veineux – Sang artérielEchantillonSang total EDTAQuantité minimale1 ml Peut être associé aux autres examens d’hématologie cellulairePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 24 heuresConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement si tube non centrifugé.IndicationsEn cas d’anémie, la numération des réticulocytes est le plus souvent nécessaire.
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1109 Code Hexalis : RETI
1 Tube EDTA (Violet)
Choix Tube1 Tube EDTA (Violet)PrélèvementSang veineux – Sang artérielEchantillonSang total EDTAQuantité minimale1 ml Peut être associé aux autres examens d’hématologie cellulairePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 24 heuresConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement si tube non centrifugé.IndicationsA interpréter en fonction du contexte clinico- biologique du patient : 3 grandes étiologies possibles :
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code Hexalis : SCHIZ
1 Tube Citraté (Noir)
Choix Tube1 Tube Citraté 0.129 M (Noir) – Recommandé +++ 1 Tube EDTA (Violet) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasmaQuantité minimale1 mlPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 à 2 heures et ne doit pas dépasser 6 heuresConservation au laboratoireNON Ajout possible de l’analyse : NON.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1124 Code Hexalis : VS, VSV
1 Tube EDTA (Violet)
Choix Tube1 Tube EDTA (Violet) – ObligatoirePrélèvementSang veineux – Sang artérielEchantillonSang total EDTAQuantité minimale1 ml Peut être associé aux autres examens d’hématologie cellulairePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 6 h après prélèvement si tube non centrifugé.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1104 Code Hexalis : 2 Code NABM : 1107 Code Hexalis : PL Code NABM : 2108 Code Hexalis : HT
Hemostase
1 Tube Citraté (Bleu)
Choix Tube1 Tube Citraté 0.109 M (Bleu) – ObligatoirePrélèvementSang veineux Sang artériel A prélever en 2nd après un tube de purge si dispositif avec tubulure ou en premier. Garrot inf. à 1 mn si possible en aucun cas sup à 3 mn. (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)EchantillonPlasmaQuantité minimaleTube rempli impérativement au traitPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 à 2 heures et ne doit pas dépasser 4 heuresConservation au laboratoire12 heures entre 15 et 25°C Ajout possible de l’analyse : OUI – 8h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0176 Code Hexalis : DDIM
1 Tube Citraté (Bleu)
Choix Tube1 Tube Citraté 0.109 M (Bleu) – ObligatoirePrélèvementSang veineux Sang artériel A prélever en 2nd après un tube de purge si dispositif avec tubulure ou en premier. Garrot inf. à 1 mn si possible en aucun cas sup à 3 mn. (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)EchantillonPlasmaQuantité minimaleTube rempli impérativement au traitPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 à 2 heures et ne doit pas dépasser 4 heuresConservation au laboratoire12 heures entre 15 et 25°C Ajout possible de l’analyse : OUI – 4h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0174 Code Hexalis : FIB
1 Tube Citraté (Bleu)
Choix Tube1 Tube Citraté 0.109 M (Bleu) – ObligatoirePrélèvementSang veineux Sang artériel A prélever en 2nd après un tube de purge si dispositif avec tubulure ou en premier. Garrot inf. à 1 mn si possible en aucun cas sup à 3 mn. (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)Heure du prélèvement
EchantillonPlasmaQuantité minimaleTube rempli impérativement au traitPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 heure et ne doit pas dépasser 2 heuresConservation au laboratoire12 heures entre 15 et 25°C Ajout possible de l’analyse : OUI – 2h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0186 Code Hexalis : AXA
1 Tube Citraté (Bleu)
Choix Tube1 Tube Citraté 0.109 M (Bleu) – ObligatoirePrélèvementSang veineux Sang artériel A prélever en 2nd après un tube de purge si dispositif avec tubulure ou en premier. Garrot inf. à 1 mn si possible en aucun cas sup à 3 mn. (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)Heure du prélèvement
EchantillonPlasmaQuantité minimaleTube rempli impérativement au traitPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 heure et ne doit pas dépasser 2 heuresConservation au laboratoire12 heures entre 15 et 25°C Ajout possible de l’analyse : OUI – 2h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0185 Code Hexalis : HEP
1 Tube Citraté (Bleu)
Choix Tube1 Tube Citraté 0.109 M (Bleu) – ObligatoirePrélèvementSang veineux Sang artériel A prélever en 2nd après un tube de purge si dispositif avec tubulure ou en premier. Garrot inf. à 1 mn si possible en aucun cas sup à 3 mn. (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)EchantillonPlasmaQuantité minimaleTube rempli impérativement au traitPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 à 2 heures et ne doit pas dépasser 6 heures pour le TPConservation au laboratoire12 heures entre 15 et 25°C Ajout possible de l’analyse : OUI – 8h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0126 Code Hexalis : TP, INR
1 Tube Citraté (Bleu)
Choix Tube1 Tube Citraté 0.109 M (Bleu) – ObligatoirePrélèvementSang veineux Sang artériel A prélever en 2nd après un tube de purge si dispositif avec tubulure ou en premier. Garrot inf. à 1 mn si possible en aucun cas sup à 3 mn. (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)EchantillonPlasmaQuantité minimaleTube rempli impérativement au traitPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : idéalement de 1 à 2 heures et ne doit pas dépasser 4 heures (Source : GEHT – Recommandations 2007 : prélèvements destinés aux tests d’Hémostase)Conservation au laboratoire12 heures entre 15 et 25°C Ajout possible de l’analyse : OUI – 4h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1127 Code Hexalis : TCA, TCK
1 Tube Citraté (Bleu)
Choix TubeSeringue en plastique de 1 mL ou 3 mL munies d’une aiguillePrélèvementSang artérielEchantillonSang totalQuantité minimale0.2 mLPréparation du patientAucune préparation spéciale, aucun jeûne requis.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1127 Code Hexalis : ACTC1, ACTB1
Biochimie sanguine
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0516 Code Hexalis : ALAT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1806 Code Hexalis : ALB
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0517 Code Hexalis : ASAT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement à l’abri de la lumière.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1601 Code Hexalis : BID
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1601 Code Hexalis : BIT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0578 Code Hexalis : CA Code NABM : HN Code Hexalis : CACO
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles98-107 mmol/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : HN Code Hexalis : CL
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimie.Préparation du patientA jeun depuis 12h.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement..Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0580 Code Hexalis : CT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – Possible Flacon pour recueil d’urines de 24 h (Uniquement pour la clairance mesurée)PrélèvementSang veineux (+ Urine de 24h pour une clairance mesurée) Sang artériel (+ Urine de 24h pour une clairance mesurée)EchantillonPlasma – Sérum Urines sans conservateur (Uniquement pour la clairance mesurée)Quantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0592 Code Hexalis : CR, COCK, MDRD
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1520 Code Hexalis : CK
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuellesInf. à 5 mg/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1804 Code Hexalis : CRP
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0592 Code Hexalis : CR
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimie.Préparation du patientA jeun depuis 12h.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement..Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0996 Code Hexalis : EAL
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 8 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles5,8 – 34,5 umol/l 33 – 193 ug/dl (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0548 Code Hexalis : FER Dosage non remboursé : 5€
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1213 Code Hexalis : FERR
1 Seringue à gaz du sang héparinée
Choix Tube1 Seringue à gaz du sang héparinéePrélèvementSang artériel Sang veineux (lors de situations particulières : coronarographie, circulation extra corporelles…)EchantillonPlasmaQuantité minimale1.6 mlPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 30 mn à température ambianteConservation au laboratoireNON Ajout possible de l’analyse : NON.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0999 Code Hexalis : GAZ
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0519 Code Hexalis : GGT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Possible si acheminement rapide 1 Tube Sec avec gel séparateur (Jaune) – Possible 1 Tube Fluorure de sodium (Gris)PrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimie si un tube Héparinate de Li est prélevé.Préparation du patientGlycémie à jeun : A jeun Glycémie Post Prandiale : 1 h ½ à 2 h après le début du repasAcheminementDélais : < 30 mn – T° ambiante si tubes Sec ou Hépariné Délais : < 4 heures – T° ambiante si tubes Fluorure Si le sang repose non centrifugé à température ambiante, la diminution moyenne du glucose sérique est d’env. 7 % par heure.Conservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0552 Code Hexalis : G, GPP, GG
1 Tube EDTA (Violet)
Choix Tube1 Tube EDTA (Violet) – ImpératifPrélèvementSang veineux – Sang artérielEchantillonSang total EDTAQuantité minimale1 mlPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles4,8 – 5,9 % 29 – 42 mmol/mol
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0983 Code Hexalis : HBA1C
1 Tube Fluorure de sodium
Choix Tube1 Tube Fluorure de sodium – Recommandé ++ 1 Flacon stérile pour urines ou matériel
PrélèvementSang veineux – Sang artérielEchantillonPlasmaQuantité minimale1 ml Peut être associé au dosage de lactatesPréparation du patientA jeun Ingestion de 75 ou 100 g de glucose selon la prescription Le glucose peut être fourni par le laboratoire (2€ non remboursé).AcheminementDélais : < 4 h – T° ambiante si tubes Fluorure.Conservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Code NABM : 0412 Code Hexalis : HGPO3 (HGPO 75g (si homme) ou 100g sur 3 heures) Code NABM : 0552 Code Hexalis : GAC (Glycémie après charge) Code NABM : 0552 Code Hexalis : G1, G2, G3, G4 (Cycles glycémiques)
1 Tube Fluorure de sodium
Choix Tube1 Tube Fluorure de sodium – Recommandé ++ 1 Flacon stérile
PrélèvementSang veineux – Sang artérielEchantillonPlasmaQuantité minimale1 ml Peut être associé au dosage de lactatesPréparation du patientA jeun Ingestion de 75 ou 100 g de glucose selon la prescription Le glucose peut être fourni par le laboratoire (2€ non remboursé).AcheminementDélais : < 4 h – T° ambiante si tubes Fluorure.Conservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Code NABM : 0412 Code Hexalis : HG2GR (HGPO 75g 2 heures - nouvelles recommandations) Code NABM : 0412 Code Hexalis : HG3GR (HGPO 100g 3 heures - anciennes recommandations)
1 Tube Fluorure de sodium
Choix Tube1 Tube Fluorure de sodium – Recommandé ++ Éviter si possible d’utiliser un garrotPrélèvementSang veineux – Sang artérielEchantillonPlasmaQuantité minimale1 mlPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuellesAdultes 0.5 – 2.2 mmol/l 45 – 198 g/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0530 Code Hexalis : LACT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 24h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0521 Code Hexalis : LDH
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0524 Code Hexalis : LIPA
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0584 Code Hexalis : MG
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Hép de Lithium (Vert)PrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1821 Code Hexalis : BNP
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0514 Code Hexalis : PAL
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0563 Code Hexalis : P
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma Sérum : Valeurs normales différentes sur tube secQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NONIndications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1608 Code Hexalis : K, KSER
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml - Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines...Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 3h après prélèvement.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7307 Code Hexalis : PCT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasmaQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 2258 Code Hexalis : PROT
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambiante Baisse de 4 mmol/l après 1hConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NONIndications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0571 Code Hexalis : RA
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis. Attention à ne pas trop serrer le garrot et ne pas le laisser trop longtemps en placeAcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1609 Code Hexalis : NA
1 Tube Fluorure de sodium
Choix Tube1 Tube Fluorure de sodium – Recommandé ++ Éviter si possible d’utiliser un garrotPrélèvementSang veineux – Sang artérielEchantillonPlasmaQuantité minimale1 ml Peut être associé au dosage de lactatesPréparation du patientLa patiente ne doit pas forcément être à jeun Ingestion de 50 g de glucose Le glucose peut être fourni par le laboratoire (2€ non remboursé).AcheminementDélais : < 4 h – T° ambiante si tubes Fluorure.Conservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Code NABM : 0552 Code Hexalis : OSU
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1819 Code Hexalis : TRANS Code NABM : 2000 Code Hexalis : CTFT, COSAT, FSS
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimie.Préparation du patientA jeun depuis 12h.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement..Indications
Valeurs usuellesAdultes (H & F) : inf. à 1.7mmol/l inf. à 1.5 g/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0590 Code Hexalis : TG
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Hép de Lithium (Vert)PrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7335 Code Hexalis : TROP
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0591 Code Hexalis : U Dosage non remboursé : 7€ Extrait Nomenclature des actes - Biologie médicale Urée - La prise en charge de cet examen par l'assurance maladie est limitée, sur prescription explicite, aux 3 contextes cliniques suivants :
1 Tube Hép de Lithium (Vert)
Choix Tube1 Tube Héparinate de Lithium (Vert) – Recommandé 1 Tube Sec avec gel séparateur (Jaune) – PossiblePrélèvementSang veineux – Sang artérielEchantillonPlasma – SérumQuantité minimale1 ml Peut être associé aux autres examens de biochimiePréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0352 Code Hexalis : AU
Biochimie urinaire
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie)EchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil. Les urines seront acidifiées au laboratoire pour le dosage (3 < pH < 4)Quantité minimale100 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0624 Code Hexalis : CAU, CA24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24h 1 Tube boratés – PossiblePrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie)EchantillonUrines sans conservateur Pour les recueils de 24 hQuantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines non acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0627 Code Hexalis : CRU, CR24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (non recommandé)EchantillonUrines sans conservateur (échantillon) Urines avec 5 ml d’acide acétique glacial (Urines de 24 h) Pour les recueils de 24 h, conserver les échantillons dans la glace tout au long du recueil.Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 2007 Code Hexalis : S, S24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines de 24 h (Echantillon possible si diurèse fournie) Le dépistage de microalbuminurie ne doit pas se faire sur échantillon (NABM). Néanmoins, nous réalisons l’examen de manière exceptionnelle à la demande du prescripteur Dans ce cas, le recueil doit être effectué de préférence sur la 2nde émission d’urine du matinEchantillonUrines sans conservateur pour les recueils de 24 h.Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines non acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1133 Code Hexalis : MICU, MIC24 Dosage non remboursé : 10€
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie)EchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil. Les urines seront acidifiées au laboratoire pour le dosage (pH < 3)Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0629 Code Hexalis : PHOSU, PHO24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie)EchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil.Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines non acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 2006 Code Hexalis : KU, K24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie)EchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil.Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines non acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 2004 Code Hexalis : PRU, PR24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie) Conserver le flacon entre 2-8°C pendant tout le recueilEchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil.Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines non acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 2005 Code Hexalis : NAU, NA24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines Urines de 24 h (Echantillon possible si diurèse fournie)EchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil.Quantité minimale1 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement si urines non acidifiées (contacter le laboratoire).Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : HN Code Hexalis : URU, UR24
1 Flacon stérile
Choix Tube1 Flacon stérile 1 Flacon pour recueil d’urines de 24hPrélèvementUrines, premières miction préférable Urines de 24 hEchantillonUrines sans conservateur Pour les recueils de 24 h, conserver les échantillons au réfrigérateur tout au long du recueil. Les urines seront alcalinisées au laboratoire pour le dosage (pH > 8) et éventuellement centrifugées.Quantité minimale100 ml Peut être associé aux autres examens de biochimie urinaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0622 Code Hexalis : AUU, AU24
Biochimie des liquides biologiques
1 Flacon stérile (LCR) / 1 tube Hep Li (Autre)
Choix TubeLCR : 1 Flacon stérile Autre liquide de ponction : 1 tube héparinate de lithium (vert)PrélèvementLCR Liquide de ponction pleural, articulaire, autres…EchantillonLCR sans conservateur Liquide de ponction à préciser sur la demande d’analyseQuantité minimale1 ml Peut être associé aux autres examens de biochimie LCR.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : immédiat – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1613 Code Hexalis : LCRPT Code NABM : 0691 Code Hexalis : PONPT
1 Flacon stérile
Choix Tube1 Flacon stérilePrélèvementLCREchantillonLCR sans conservateurQuantité minimale1 ml Peut être associé aux autres examens de biochimie LCR.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : immédiat – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0603 Code Hexalis : LCRGL
Dosage de médicaments
1 Tube Sec sans gel séparateur (Rouge)
Choix Tube1 Tube Sec sans gel séparateur (Rouge) – Recommandé 1 Tube Héparinate de Lithium (Vert) – PossiblePrélèvementSans veineux – Sang artériel Résiduel = Prélever avant injection ; Pic = 30 mn après la fin de la perfusion IV – 60 mn après l’injection IMEchantillonPlasmaQuantité minimale1 ml Peut être associé aux autres dosages de médicament (si tube sec rouge).Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.IndicationsRecommandation AFASSPS 2011
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1650 Code Hexalis : GENTA
1 Tube Sec sans gel séparateur (Rouge)
Choix Tube1 Tube Sec sans gel séparateur (Rouge) – Recommandé 1 Tube EDTA (Violet) – PossiblePrélèvementSans veineux – Sang artériel Résiduel = Prélever avant injection IV ; Pic = 45 à 60 mn après la fin de la perfusion IVEchantillonSérumQuantité minimale1 ml Peut être associé aux autres dosages de médicament (si tube sec rouge).Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1650 Code Hexalis : VANCO
1 Tube Sec sans gel séparateur (Rouge)
Choix Tube1 Tube Sec sans gel séparateur (Rouge) – Recommandé 1 Tube Héparinate de Lithium (Vert) – PossiblePrélèvementSans veineux – Sang artériel Résiduel = Prélever avant injection ; Pic = 30 mn après la fin de la perfusion IV – 60 mn après l’injection IMEchantillonPlasmaQuantité minimale1 ml Peut être associé aux autres dosages de médicament (si tube sec rouge).Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1650 Code Hexalis : AMIKA
Hormonologie
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune) – Recommandé 1 Tube Héparinate de Lithium (Vert) – PossiblePrélèvementSang veineux – Sang artérielEchantillonSérum – PlasmaQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 12h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7402 Code Hexalis : HCG
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artériel Le taux sérique normal varie selon le nycthémère. Les concentrations maximales sont atteintes le matin et diminuent au cours de la journée pour atteindre le soir un niveau correspondant à environ la moitié du taux mesuré le matin. Il est donc impératif de connaître l’heure du prélèvement sanguin.EchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis. Le prélèvement doit s’effectuer idéalement à 8h et à 16h.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0462 Code Hexalis : CORT
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientA jeun requis.AcheminementDélais : < 3 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles4,6 – 34,8 ng/ml 10.4 –78.9 nmol/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1387 Code Hexalis : FOLAT
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 48 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0473 Code Hexalis : FSH
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0472 Code Hexalis : LH
1 Tube EDTA (Violet)
Choix Tube1 Tube EDTA (Violet)PrélèvementSang veineux – Sang artérielEchantillonPlasma non hémolyséQuantité minimale1 mlPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles15 – 65 pg/ml 1,6 – 6,9 pmol/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0983 Code Hexalis : PTH
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 48 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0334 Code Hexalis : PRG
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patient
AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0343 Code Hexalis : PRL
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1206 Code Hexalis : T3L
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1207 Code Hexalis : T4L
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artériel Toujours suivre la prescription pour la saisie du dossier. En absence d’indication, il faut doser le cortisol sur tous les temps. Réaliser le dosage de cortisol T0 Injecter la dose prévue de Synacthène (IM ou IV de préférence) Réaliser le dosage de cortisol T30 mn si demandé Réaliser le dosage de cortisol T60 mn dans tous les casEchantillonSérumQuantité minimale1 mlPréparation du patientAucune préparation spéciale – Test à réaliser le matin sur RdV à 8h. Le patient doit se procurer le Synacthène en pharmacieAcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0462 Code Hexalis : SYN2
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1208 Code Hexalis : TSH
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientA jeun requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : NON.Indications
Valeurs usuelles197 – 771 pg/ml 145 – 569 pmol/l (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1374 Code Hexalis : B12
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de biochimie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 8h après prélèvement.Indications
Valeurs usuellesConcentrations souhaitables : sup à 30 ng/ml (Source : Fiche technique)Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1139 Code Hexalis : 25OHD - Dosage remboursé Code Hexalis : 25OHR - Dosage non remboursé 15€ Extrait Nomenclature des actes - Biologie médicale : Dosage de la 25-(OH)-vitamine D (D2+D3) La prise en charge de cet acte est limitée aux situations suivantes :
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube1 Tube Sec avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’hormonologie – sérologie – marqueurs – vitamines..Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Ajout possible de l’analyse : OUI – 48 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0330 Code Hexalis : O2
Sérologie
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1260 Code Hexalis : CMV3 Dosage non remboursé : 23€ Extrait Nomenclature des actes - Biologie médicale : Recherche des IgG et des IgM : Dans les contextes suivants : a) suspicion d'infection récente b) chez la femme enceinte, en cas de signes cliniques ou biologiques évocateurs ou d'anomalies échographiques c) chez le donneur de gamète avant le don
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA. Ajout possible de l’analyse : OUI – 72h après prélèvement sur prescription médicale.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0351 Code Hexalis : ACHBC
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA. Ajout possible de l’analyse : OUI – 72h après prélèvement sur prescription médicale.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0323 Code Hexalis : ACHBS
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA. Ajout possible de l’analyse : OUI – 72h après prélèvement sur prescription médicale.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0322 Code Hexalis : HBS
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA. Ajout possible de l’analyse : OUI – 72h après prélèvement sur prescription médicale..Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 3784 Code Hexalis : HC
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1773 Code Hexalis : RUB
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 mlPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUIIndications
Valeurs usuellesLa syphilis est une infection hautement contagieuse avec une transmission essentiellement sexuelle à partir d’un chancre génital, anal, buccal ou de lésions muqueuses. Une transmission au fœtus pendant la grossesse est possible ainsi qu’à l’accouchement. L’incubation est de 21 jours en moyenne. La bactérie responsable de cette maladie est Treponema pallidum. Le diagnostic biologique repose dans un premier temps sur un Test Tréponèmique (TT) détectant les IgG et les IgM par méthode immunoenzymatique. En cas de positivité, un Test Non Tréponèmique (TNT) quantitatif doit être effectué.Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1256 Code Hexalis : BW
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA. Ajout possible de l’analyse : OUI – 72h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 1420 Code Hexalis : TOXO
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens de sérologie virale bactérienne et parasitaire.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA. Ajout possible de l’analyse : OUI – 72h après prélèvement sur prescription médicale..Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0355 Code Hexalis : HIV
Marqueurs tumoraux
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles95 % percentile : Inf. à 35 U/ml (Source : Fiche technique) Les taux de CA 125 obtenus à partir de différentes méthodes ne peuvent être comparés, ceci pouvant conduire à des erreurs d’interprétation médicale.Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7325 Code Hexalis : CA125
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 17321 Code Hexalis : CA153
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7323 Code Hexalis : CA199
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7318 Code Hexalis : PSA
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 2 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 72 h après prélèvement.Indications
Valeurs usuelles
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7320 Code Hexalis : PSAL
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube2 Tubes Secs avec gel séparateur (Jaune)PrélèvementSang veineux – Sang artérielEchantillonSérumQuantité minimale1 ml Peut être associé aux autres examens d’immunologie.Préparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélais : < 4 h – T° ambianteConservation au laboratoire72 heures entre 2 et 8°C Sérum conservé un an à -20°C conformément à l’annexe 4 du GBEA Ajout possible de l’analyse : OUI – 12 h après prélèvement.Indications
Valeurs usuellesInf. à 5 ng/ml (Source : Fiche technique) Les taux d’ ACE d’un patient obtenus à partir de différentes méthodes ne peuvent être comparés, ceci pouvant conduire à des erreurs d’interprétation médicale.Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 7327 Code Hexalis : ACE
Microbiologie
1 Flacon Stérile
Choix Matériel1 Flacon stérile 1 Tube acide boriquePrélèvement
EchantillonUrines recueillies sur flacon stérile ou tube d’acide borique. Possibilité de conserver les urines 14 jours entre 2-8°C.Quantité minimale1 mlPréparation du patientPrélever à distance d’un traitement antibiotique si possible.AcheminementDélais : < 24h – T° ambianteInterprétationsSensibilité : 95% Spécificité : 95% Ce test ne détecte pas les infections provoquées par d’autres sérogroupes de L. pneumophila et par d’autres espèces de Legionella.Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Détection qualitative de l’antigène de Legionella pneumophila sérogroupe 1 dans les urines de patients présentant des symptômes de pneumonie. Code NABM : 5235 Code Hexalis : ULEG
1 Flacon Stérile
Choix Matériel1 Flacon stérile 1 Tube acide boriquePrélèvement
EchantillonUrines recueillies sur flacon stérile ou tube d’acide borique. Possibilité de conserver les urines 14 jours entre 2-8°C.Quantité minimale1 mlAcheminementDélais : < 24h – T° ambianteInterprétations
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Détection de l’antigène de Streptococcus pneumoniae dans l’urine en cas de pneumonie et dans le liquide céphalo-rachidien (LCR) en cas de méningite Code NABM : Hors nomenclature 30€ Code Hexalis : AGPNU
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePréalable
Echantillon
Acheminement
Interprétations
Jour de réalisation – Examen cytobactériologique d’un cathéter – électrodeJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑Jour de réalisation – Examen cytobactériologique d’une pièce opératoireJ5 à J10 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5216 Code Hexalis : KT
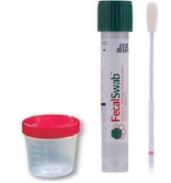
1 Pot stérile
Choix Matériel1 Pot stérile 1 Fécalswab (utilisation pour la clinique de la Porte Verte)Prélèvement
EchantillonSellesAcheminement
Interprétation
Jour de réalisationJ3 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5207 Code Hexalis : COPRO
1 Flacon stérile
Choix Matériel1 Flacon stérile Des lingettes antiseptiquePrélèvement chez l’adulte (cas général)
Prélèvement par sondage aller retour / ponction sus pubienne
Prélèvement sur sonde à demeure (SAD)
EchantillonUrines recueillies en respectant les règles d’asepsie.Quantité minimale1 mlPréparation du patientPrélever à distance d’un traitement antibiotique si possible.Acheminement
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Examen cytobactériologique des urines Code NABM : 5201 Code Hexalis : CULOT
1 Flacon Stérile
Choix Matériel1 Flacon Stérile ou dispositif de recueil urinaire BD Des lingettes antiseptiquePrélèvement chez l’adulte (cas général)
Prélèvement par sondage aller retour / ponction sus pubienne
Prélèvement sur sonde à demeure (SAD)
EchantillonUrines recueillies en respectant les règles d’asepsie.Quantité minimale1 mlPréparation du patientPrélever à distance d’un traitement antibiotique si possible.Acheminement
Utilisation du dispositif de recueil urinaire BDUne fois les urines recueillies en respectant les règles d’asepsie dans le flacon bleu BD, enlever la protection autocollante et enfoncer le tube Borate dans l’opercule. Celui-ci se remplit tout seul. N’envoyer au laboratoire que le tube boraté contenant l’urine.Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Examen cytobactériologique des urines Code NABM : 5201 Code Hexalis : ECBU
1 Poche urinaire
Choix Matériel1 Poche urinaire 1 Pot Stérile Des lingettes antiseptiquePrélèvement chez le nourrisson
EchantillonUrines recueillies en respectant les règles d’asepsie.Quantité minimale1 mlPréparation du patientPrélever à distance d’un traitement antibiotique si possible.Acheminement
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Examen cytobactériologique des urines Code NABM : 5201 Code Hexalis : ECBU
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB Des gants à usage unique 1 Abaisse languePrélèvement
EchantillonSécrétions pharyngéesQuantité minimale1 écouvillonAcheminement
Interprétation
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5209 Code Hexalis : ORL
1 Flacon pour recueil des urines de 24h
Choix Matériel1 Flacon pour recueil des urines de 24hPrélèvement
EchantillonLa totalité des urines recueilliesAcheminementDélais : < 2h – T° ambiante Délais : < 12h – T° 4°CJour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0220 Code Hexalis : HLM
2 Flacons hémoculture
Choix Matériel2 Flacons hémoculturePréalable
Prélèvement
EchantillonSang total prélevé dans les flacons d’hémoculture.Quantité optimale
Préparation du patientPrélever à distance d’un traitement antibiotique si possible.Acheminement
Interprétations
Jour de réalisationJ5 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5219 Code Hexalis : HEMO
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonPrélèvement de lavage broncho-alvéolaire ou prélèvement distal protégéQuantité minimale1 mLAcheminement
Interprétation
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5230 Code Hexalis : LBA
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonLCRQuantité minimale1 mlAcheminement
Interprétations
Jour de réalisationJ5 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5231 Code Hexalis : LCR
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage unique Pour le liquide articulaire seulement : tube citratéPrélèvement
EchantillonLiquide de ponctionQuantité minimale1 mlAcheminement
Interprétations
Jour de réalisationJ5 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5231 Code Hexalis : LP
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonLiquide, tissusAcheminement
Interprétations
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5225 Code Hexalis : LG
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonLiquide ou matérielAcheminement
Interprétations
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5222 Code Hexalis : REDON
1 Pot stérile
Choix Tube1 Pot stérilePrélèvement
EchantillonSellesAcheminement
InterprétationDétection et différentiation du Rotavirus /Adenovirus /Norovirus dans les échantillons de selles humaines chez des patients présentant des symptômes de gastro-entériteJour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Recherche de Rotavirus dans les selles Code NABM : 4267 Code Hexalis : ROTAV Recherche d'Adénovirus dans les selles Code NABM : 1704 Code Hexalis : ADENO
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB Des gants à usage uniquePrélèvement
EchantillonSécrétions oculairesQuantité minimale1 écouvillonAcheminement
InterprétationLa flore retrouvée varie en fonction du port ou non de lentilles de contact. Les conjonctivites sont souvent virales chez l’enfant de moins de 6 ans et bactériennes chez l’adulte.Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5213 Code Hexalis : OCUL
1 Ecouvillon ESWAB
Choix Matériel1 Ecouvillon ESWAB ou 1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonPus recueilli sur un écouvillon ou dans un flacon stérileAcheminement
Interprétations
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5215 Code Hexalis : PLAIE
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonPrélèvement d’expectorationsQuantité minimale1 mlAcheminement
Interprétation
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5210 Code Hexalis : EXPEC
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB ou kit spécial Biomnis (écouvillon + milieu de transport) Des gants à usage uniquePrélèvement
Echantillon
Acheminement
Jour de réalisationJ3 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Prélèvement urétral Code NABM : 5203 Code Hexalis : PU Recherche Mycoplasmes Code NABM : 5253 Code Hexalis : MYCOP Recherche Chlamydiae Code NABM : 5257 Code Hexalis : BCTUR La recherche de Chlamydiae est systématiquement effectuée en plus.
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB ou kit spécial Biomnis (écouvillon + milieu de transport) Des gants à usage unique 1 Spéculum à usage uniquePrélèvement
Echantillon
Acheminement
Interprétation
Jour de réalisationJ3 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Prélèvement vaginal Code NABM : 5202 Code Hexalis : PV Recherche Mycoplasmes Code NABM : 5253 Code Hexalis : MYCOP Recherche Chlamydiae Code NABM : 5257 Code Hexalis : BCTPV
1 Boite de pétri
Choix Tube1 Boite de pétri 1 Pince à épiler stérile, des ciseaux stériles, une pince coupante stérile, des écouvillons stérile, une cuvette stérile Des gants à usage unique Chaque lésion doit être prélevée séparément avec du matériel stérilePrélèvement
Acheminement
Jour de réalisationJ21 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Code NABM : 0253 Code Hexalis : MYCO
1 Flacon stérile
Choix du tube1 Flacon stérilePrélèvement
Acheminement
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Recherche de Demodex Code NABM : 0268 Code Hexalis : DEMO Recherche de Oxyure/Malassezia Code NABM : 0267 Code Hexalis : REPAR
1 Flacon stérile
Choix Matériel1 Flacon stérile Des gants à usage uniquePrélèvement
EchantillonPus recueilli dans un flacon stérileAcheminement
Interprétations
Jour de réalisationJ5 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5224 Code Hexalis : PUS
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB 1 Pot stérile Des gants à usage uniquePrélèvement
EchantillonEcouvillons/sellesQuantité minimale1 écouvillon pour les 3 germes recherchés Il faut absolument de la matièreAcheminement
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0214 Code Hexalis : BLSE, EPC, ERG BMR : Bactérie Multi-Résistante (BLSE : Beta Lactamase à Spectre Elargi) BHRe : Bactérie Hautement Résistante Emergente (EPC : Entérobactérie Productrice de Carbapénémase, ERG : Enterococcus faecium Résistant aux Glycopeptides)
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB Des gants à usage unique 1 Spéculum à usage uniquePrélèvement
EchantillonEcouvillon, urine, spermeQuantité minimale1 écouvillon, 500 μl de sperme ou urinesAcheminement
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0214 Code Hexalis : MYCOP
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB Des gants à usage uniquePrélèvement
Echantillon1 écouvillon pour les 2 narinesQuantité minimale1 écouvillonAcheminement
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0214 Code Hexalis : SARM
1 Ecouvillon ESWAB
Choix Tube1 Ecouvillon ESWAB Des gants à usage uniquePrélèvement
EchantillonSécrétions vaginales 1 écouvillonQuantité minimale1 écouvillonAcheminement
Jour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0214 Code Hexalis : PVSB
1 Pot stérile
Choix Matériel1 Pot stérilePrélèvement
EchantillonSellesAcheminement
Interprétation
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 0237 Code Hexalis : PARA
1 Pot stérile
Choix Matériel1 Pot stérile 1 Fécalswab (utilisation pour la clinique de la Porte Verte)Prélèvement
EchantillonSellesAcheminement
Interprétation
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Recherche de Clostridium difficile (antigène) Code NABM : 5292 Code Hexalis : CDIF Recherche de la toxine de Clostridium difficile Code NABM : 0237 Code Hexalis : CDIF
1 Flacon stérile
Choix Matériel1 Flacon stérile Des lingettes antiseptiquePrélèvement
EchantillonUrines recueillies en respectant les règles d’asepsie.Quantité minimale1 mlPréparation du patientPrélever à distance d’un traitement antibiotique si possible.AcheminementDélais : < 2h – T° ambianteJour de réalisationJ2 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Examen cytobactériologique des urines Code NABM : 5201 Code Hexalis : 1JE5
Biologie moléculaire
1 Ecouvillon
Choix Tube1 EcouvillonPrélèvement
EchantillonSécrétions nasales par écouvillonnageMatériel
Quantité minimale1 écouvillonPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélai : < à 24 h -T° ambiante. Délai : jusqu’à 5 jours -entre 2 et 8°CJour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5272 Code Hexalis : /GRIP
1 Ecouvillon
Choix Tube1 EcouvillonPrélèvement
Echantillon
Matériel
Quantité minimale1 écouvillon et son milieu de transportPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélai : 1 jour entre 18° et 25°C , 5 jours entre 2 à 5°C, 1 mois à -20°C.Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑
1 Ecouvillon
Choix Tube1 EcouvillonPrélèvement
Echantillon
Matériel
Quantité minimale1 écouvillon et son milieu de transportPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélai : 1 jour entre 18° et 25°C , 5 jours entre 2 à 5°C, 1 mois à -20°C.Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑
1 Ecouvillon
Choix Tube1 EcouvillonPrélèvement
Echantillon
Matériel
Quantité minimale1 écouvillon et son milieu de transportPréparation du patientAucune préparation spéciale, aucun jeûne requis.AcheminementDélai : 1 jour entre 18° et 25°C , 5 jours entre 2 à 5°C, 1 mois à -20°C.Indications
Jour de réalisationJ0 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☑ Code NABM : 5271 Code Hexalis : COVID
Biologie de la reproduction
1 Réceptacle à sperme avec couvercle
Choix Tube1 Réceptacle à sperme avec couverclePrélèvement
EchantillonSpermeMatériel
Quantité minimaleEntre 0,5 et 3 ml en fonction des examens demandés Peut être associé aux autres examens de spermiologie.Préparation du patient
AcheminementRecueil au laboratoire.Indications
Jour de réalisationJ7 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Spermogramme - Spermocytogramme (6j/7) Code NABM : 0070 Code Hexalis : SP Examen cyto-bactériologique du sperme (6j/7), comprend la recherche de mycoplasmes Code NABM : 5205 Code Hexalis : SCULT Test de migration de survie ou d'aptitude à une assistance médicale à la procréation (6j/7) Code NABM : 0075 Code Hexalis : TMS Recherche d'anticorps fixés sur les spermatozoïdes (MAR-Test) Code NABM : 0076 Code Hexalis : MAR
1 Spirette ccd
Choix Tube1 Spirette ccdPrélèvement
EchantillonGlaire cervicaleMatérielAspiglaire et spéculumQuantité minimaleAu minimum 1 mLPréparation du patientConditions à respecter pour cet examen : Pour l’homme : Délai d’abstinence : 2 à 7 jours. Pour la femme :
AcheminementExamen impérativement effectué au laboratoireIndications
Jour de réalisationJ6 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Code NABM : 0071 Code Hexalis : HUH2
1 Oosafe Sperm collection cup
Choix Tube1 Oosafe Sperm collection cupPrélèvement
Echantillon
Matériel
Quantité minimaleEntre 0,5 et 3 ml en fonction des examens demandés Peut être associé aux autres examens de spermiologie.Préparation du patient
AcheminementRecueil au laboratoire.Indications
Jour de réalisationJ7 – Lun ☑ – Mar ☑ – Mer ☑ – Jeu ☑ -Ven ☑ – Sam ☑ – Dim ☐ Code NABM : 0080 Code Hexalis : RETRO
Recueil
Flacon pour urines des 24 heures
IntérêtCe recueil permet l'analyse de certains paramètres de biochimie urinaire.Matériel fourni par le laboratoire
Préconisations pour le prélèvementAu lever :
Immuno-hématologie
Choix Tube
1 Tube EDTA (violet) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
Une pièce d’identité sera exigée pour la patientèle ex
En savoir plus
1 Tube EDTA (violet)
Choix Tube
1 Tube EDTA (violet) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
Une pièce d’identité sera exigée pour la patientèle ex
En savoir plus
1 Tube EDTA (violet)
Choix Tube
1 Tube EDTA (violet) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
Pour la réalisation d’une carte de groupe valide : il fa
En savoir plus
1 Tube EDTA (violet)
Hématologie
Choix Tube
1 Tube EDTA (Violet) – Obligatoire
Prélèvement
Sang veineux – Recueillir impérativement la notion de voyage, le lieu, et prise de tr
En savoir plus
1 Tube EDTA (Violet)
Choix Tube
1 Tube EDTA (Violet)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sang total EDTA
Quantité minimale
1 ml
Peut être associé
En savoir plus
1 Tube EDTA (Violet)
Choix Tube
1 Tube EDTA (Violet)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sang total EDTA
Quantité minimale
1 ml
Peut être associé
En savoir plus
1 Tube EDTA (Violet)
Choix Tube
1 Tube Citraté 0.129 M (Noir) – Recommandé +++
1 Tube EDTA (Violet) – Possible
Prélèvement
Sang veineux – Sang artériel
Echantil
En savoir plus
1 Tube Citraté (Noir)
Choix Tube
1 Tube EDTA (Violet) – Obligatoire
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sang total EDTA
Quantité minimale
1 ml Peut
En savoir plus
1 Tube EDTA (Violet)
Hemostase
Choix Tube
1 Tube Citraté 0.109 M (Bleu) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
A prélever en 2nd après un tube de purge si disp
En savoir plus
1 Tube Citraté (Bleu)
Choix Tube
1 Tube Citraté 0.109 M (Bleu) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
A prélever en 2nd après un tube de purge si disp
En savoir plus
1 Tube Citraté (Bleu)
Choix Tube
1 Tube Citraté 0.109 M (Bleu) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
A prélever en 2nd après un tube de purge si disp
En savoir plus
1 Tube Citraté (Bleu)
Choix Tube
1 Tube Citraté 0.109 M (Bleu) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
A prélever en 2nd après un tube de purge si disp
En savoir plus
1 Tube Citraté (Bleu)
Choix Tube
1 Tube Citraté 0.109 M (Bleu) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
A prélever en 2nd après un tube de purge si disp
En savoir plus
1 Tube Citraté (Bleu)
Choix Tube
1 Tube Citraté 0.109 M (Bleu) – Obligatoire
Prélèvement
Sang veineux
Sang artériel
A prélever en 2nd après un tube de purge si disp
En savoir plus
1 Tube Citraté (Bleu)
Choix Tube
Seringue en plastique de 1 mL ou 3 mL munies d’une aiguille
Prélèvement
Sang artériel
Echantillon
Sang total
Quantité minimale
0.2 mL
En savoir plus
1 Tube Citraté (Bleu)
Biochimie sanguine
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – Sa
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Flacon pour recueil d’urines d
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – Sa
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Seringue à gaz du sang héparinée
Prélèvement
Sang artériel
Sang veineux (lors de situations particulières : coronarographie, circu
En savoir plus
1 Seringue à gaz du sang héparinée
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Possible si acheminement rapide
1 Tube Sec avec gel séparateur (Jaune) – Possible
1 Tube Fluoru
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube EDTA (Violet) – Impératif
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sang total EDTA
Quantité minimale
1 ml
Prép
En savoir plus
1 Tube EDTA (Violet)
Choix Tube
1 Tube Fluorure de sodium – Recommandé ++
1 Flacon stérile pour urines ou matériel
HGPO 75/100 g 3 heures :
7 prises de sang – 7
En savoir plus
1 Tube Fluorure de sodium
Choix Tube
1 Tube Fluorure de sodium – Recommandé ++
1 Flacon stérile
HGPO 75g 2 heures (grossesse) :
3 Prises de sang : Glycémie à jeun –
En savoir plus
1 Tube Fluorure de sodium
Choix Tube
1 Tube Fluorure de sodium – Recommandé ++
Éviter si possible d’utiliser un garrot
Prélèvement
Sang veineux – Sang artériel
Echa
En savoir plus
1 Tube Fluorure de sodium
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Hép de Lithium (Vert)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Plasma – Sérum
Quantité minimale
1 ml Peut êtr
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Plasma – Sérum
Quantité minimale
1 ml
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Fluorure de sodium – Recommandé ++
Éviter si possible d’utiliser un garrot
Prélèvement
Sang veineux – Sang artériel
Echa
En savoir plus
1 Tube Fluorure de sodium
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – Sa
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Hép de Lithium (Vert)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Plasma – Sérum
Quantité minimale
1 ml Peut êtr
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Choix Tube
1 Tube Héparinate de Lithium (Vert) – Recommandé
1 Tube Sec avec gel séparateur (Jaune) – Possible
Prélèvement
Sang veineux – S
En savoir plus
1 Tube Hép de Lithium (Vert)
Biochimie urinaire
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (Echantillon possible si diurèse fournie
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
1 Tube boratés – Possible
Prélèvement
Urines
Urines de 24 h (Echantillon
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (non recommandé)
Echantillon
Urines sans
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines de 24 h (Echantillon possible si diurèse fournie)
Le d�
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (Echantillon possible si diurèse fournie
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (Echantillon possible si diurèse fournie
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (Echantillon possible si diurèse fournie
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (Echantillon possible si diurèse fournie
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines
Urines de 24 h (Echantillon possible si diurèse fournie
En savoir plus
1 Flacon stérile
Choix Tube
1 Flacon stérile
1 Flacon pour recueil d’urines de 24h
Prélèvement
Urines, premières miction préférable
Urines de 24 h
Echantil
En savoir plus
1 Flacon stérile
Biochimie des liquides biologiques
Choix Tube
LCR : 1 Flacon stérile
Autre liquide de ponction : 1 tube héparinate de lithium (vert)
Prélèvement
LCR
Liquide de ponction pleural,
En savoir plus
1 Flacon stérile (LCR) / 1 tube Hep Li (Autre)
Choix Tube
1 Flacon stérile
Prélèvement
LCR
Echantillon
LCR sans conservateur
Quantité minimale
1 ml Peut être associé aux autres examens de b
En savoir plus
1 Flacon stérile
Dosage de médicaments
Choix Tube
1 Tube Sec sans gel séparateur (Rouge) – Recommandé
1 Tube Héparinate de Lithium (Vert) – Possible
Prélèvement
Sans veineux –
En savoir plus
1 Tube Sec sans gel séparateur (Rouge)
Choix Tube
1 Tube Sec sans gel séparateur (Rouge) – Recommandé
1 Tube EDTA (Violet) – Possible
Prélèvement
Sans veineux – Sang artériel
R
En savoir plus
1 Tube Sec sans gel séparateur (Rouge)
Choix Tube
1 Tube Sec sans gel séparateur (Rouge) – Recommandé
1 Tube Héparinate de Lithium (Vert) – Possible
Prélèvement
Sans veineux –
En savoir plus
1 Tube Sec sans gel séparateur (Rouge)
Hormonologie
Choix Tube
1 Tube Sec avec gel séparateur (Jaune) – Recommandé
1 Tube Héparinate de Lithium (Vert) – Possible
Prélèvement
Sang veineux – Sa
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Le taux sérique normal varie selon le nycthémère
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube EDTA (Violet)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Plasma non hémolysé
Quantité minimale
1 ml
Préparation d
En savoir plus
1 Tube EDTA (Violet)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Toujours suivre la prescription pour la saisie du dos
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut être
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Choix Tube
1 Tube Sec avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
1 Tube Sec avec gel séparateur (Jaune)
Sérologie
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml
Prépara
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Marqueurs tumoraux
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Choix Tube
2 Tubes Secs avec gel séparateur (Jaune)
Prélèvement
Sang veineux – Sang artériel
Echantillon
Sérum
Quantité minimale
1 ml Peut êt
En savoir plus
2 Tubes Secs avec gel séparateur (Jaune)
Microbiologie
Choix Matériel
1 Flacon stérile
1 Tube acide borique
Prélèvement
Echantillon d’urine
Etiqueter le flacon
Echantillon
Urines recueillies sur
En savoir plus
1 Flacon Stérile
Choix Matériel
1 Flacon stérile
1 Tube acide borique
Prélèvement
Echantillon d’urine
LCR
Echantillon
Urines recueillies sur flacon stérile
En savoir plus
1 Flacon Stérile
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Préalable
Noter les renseignements suivants sur l’ordonnance :
Préciser la localisat
En savoir plus
1 Flacon stérile
Choix Matériel
1 Pot stérile
1 Fécalswab (utilisation pour la clinique de la Porte Verte)
Prélèvement
Coproculture :
Recueillir les selles dès
En savoir plus
1 Pot stérile
Choix Matériel
1 Flacon stérile
Des lingettes antiseptique
Prélèvement chez l’adulte (cas général)
Le recueil est fait, si possible, au moins
En savoir plus
1 Flacon stérile
Choix Matériel
1 Flacon Stérile ou dispositif de recueil urinaire BD
Des lingettes antiseptique
Prélèvement chez l’adulte (cas général)
Le re
En savoir plus
1 Flacon Stérile
Choix Matériel
1 Poche urinaire
1 Pot Stérile
Des lingettes antiseptique
Prélèvement chez le nourrisson
Désinfection soigneuse de la vulve, du
En savoir plus
1 Poche urinaire
Choix Tube
1 Ecouvillon ESWAB
Des gants à usage unique
1 Abaisse langue
Prélèvement
A faire avant toute antibiothérapie
Abaisser la langue (non
En savoir plus
1 Ecouvillon ESWAB
Choix Matériel
1 Flacon pour recueil des urines de 24h
Prélèvement
Ce recueil s’effectue sur la totalité des urines émises en 3 heures.
3 heur
En savoir plus
1 Flacon pour recueil des urines de 24h
Choix Matériel
2 Flacons hémoculture
Préalable
Noter les renseignements suivants sur l’ordonnance (ou bon vert) :
Origine du prélèvement (PAC
En savoir plus
2 Flacons hémoculture
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Prélèvement
Prélèvement effectué lors d’une fibroscopie bronchique par un médecin
En savoir plus
1 Flacon stérile
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Prélèvement
Ponction lombaire effectuée par un médecin
Le LCR (2 à 5 ml) est recue
En savoir plus
1 Flacon stérile
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Pour le liquide articulaire seulement : tube citraté
Prélèvement
Ponction effectuée p
En savoir plus
1 Flacon stérile
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Prélèvement
Liquide gastrique, prélèvements périphériques et/ou placenta
Echantill
En savoir plus
1 Flacon stérile
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Prélèvement
Les drains sont des dispositifs visant à évacuer les liquides contenus da
En savoir plus
1 Flacon stérile
Choix Tube
1 Pot stérile
Prélèvement
Rota et adénovirus : La détection de virus est améliorée par la collecte des échantillons dès l‘app
En savoir plus
1 Pot stérile
Choix Tube
1 Ecouvillon ESWAB
Des gants à usage unique
Prélèvement
Recueillir les sécrétions par frottis conjonctival et le pus dans l’angle
En savoir plus
1 Ecouvillon ESWAB
Choix Matériel
1 Ecouvillon ESWAB ou 1 Flacon stérile
Des gants à usage unique
Prélèvement
Pour les prélèvements superficiels et les plaies
En savoir plus
1 Ecouvillon ESWAB
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Prélèvement
Crachat : Réaliser le prélèvement le matin, au réveil, à jeun si possi
En savoir plus
1 Flacon stérile
Choix Tube
1 Ecouvillon ESWAB ou kit spécial Biomnis (écouvillon + milieu de transport)
Des gants à usage unique
Prélèvement
Le patient ne doit
En savoir plus
1 Ecouvillon ESWAB
Choix Tube
1 Ecouvillon ESWAB ou kit spécial Biomnis (écouvillon + milieu de transport)
Des gants à usage unique
1 Spéculum à usage unique
Prél�
En savoir plus
1 Ecouvillon ESWAB
Choix Tube
1 Boite de pétri
1 Pince à épiler stérile, des ciseaux stériles, une pince coupante stérile, des écouvillons stérile, une cuvette s
En savoir plus
1 Boite de pétri
Choix du tube
1 Flacon stérile
Prélèvement
Recherche de Demodex :
Prélever à l’aide d’une pince à épiler quelques cils (les arracher da
En savoir plus
1 Flacon stérile
Choix Matériel
1 Flacon stérile
Des gants à usage unique
Prélèvement
Après désinfection cutanée soigneuse, ponction de l’abcès sous imag
En savoir plus
1 Flacon stérile
Choix Tube
1 Ecouvillon ESWAB
1 Pot stérile
Des gants à usage unique
Prélèvement
Prélèvement au niveau rectal
Echantillon
Ecouvillons/selles
En savoir plus
1 Ecouvillon ESWAB
Choix Tube
1 Ecouvillon ESWAB
Des gants à usage unique
1 Spéculum à usage unique
Prélèvement
Prélèvement endocervicaux, 1°jet d’urine, sp
En savoir plus
1 Ecouvillon ESWAB
Choix Tube
1 Ecouvillon ESWAB
Des gants à usage unique
Prélèvement
Prélèvement au niveau nasal, inguinal, axillaire et ombilical
Prélèvement
En savoir plus
1 Ecouvillon ESWAB
Choix Tube
1 Ecouvillon ESWAB
Des gants à usage unique
Prélèvement
Emploi d’un spéculum non recommandé
Prélèvement au niveau du tiers vagi
En savoir plus
1 Ecouvillon ESWAB
Choix Matériel
1 Pot stérile
Prélèvement
Parasitologie des selles
Répéter l’analyse sur 3 examens à quelques jours d’intervalle (sur une
En savoir plus
1 Pot stérile
Choix Matériel
1 Pot stérile
1 Fécalswab (utilisation pour la clinique de la Porte Verte)
Prélèvement
Recueillir les selles dès leur émission,
En savoir plus
1 Pot stérile
Choix Matériel
1 Flacon stérile
Des lingettes antiseptique
Prélèvement
A réaliser au moins 1h après la dernière miction (idéalement au moins
En savoir plus
1 Flacon stérile
Biologie moléculaire
Choix Tube
1 Ecouvillon
Prélèvement
Insérer avec précaution l’écouvillon dans la narine présentant l’écoulement le plus visible ou la nari
En savoir plus
1 Ecouvillon
Choix Tube
1 Ecouvillon
Prélèvement
Insérer avec précaution l’écouvillon dans la narine jusqu’à la région naso-pharyngée.
Enfoncer l’é
En savoir plus
1 Ecouvillon
Choix Tube
1 Ecouvillon
Prélèvement
Insérer avec précaution l’écouvillon dans la narine jusqu’à la région naso-pharyngée.
Enfoncer l’é
En savoir plus
1 Ecouvillon
Choix Tube
1 Ecouvillon
Prélèvement
Insérer avec précaution l’écouvillon dans la narine jusqu’à la région naso-pharyngée.
Enfoncer l’é
En savoir plus
1 Ecouvillon
Biologie de la reproduction
Choix Tube
1 Réceptacle à sperme avec couvercle
Prélèvement
Sperme obtenu par masturbation au laboratoire
Uniquement pour les spermocultures, su
En savoir plus
1 Réceptacle à sperme avec couvercle
Choix Tube
1 Spirette ccd
Prélèvement
Examen non douloureux. Il permet d’apprécier la présence et le déplacement des spermatozoïdes du conjoi
En savoir plus
1 Spirette ccd
Choix Tube
1 Oosafe Sperm collection cup
Prélèvement
Sperme obtenu par masturbation au laboratoire
Puis attendre 10 minutes et faire un recueil d
En savoir plus
1 Oosafe Sperm collection cup
Recueil
Intérêt
Ce recueil permet l'analyse de certains paramètres de biochimie urinaire.
Matériel fourni par le laboratoire
Flacon pour recueil
En savoir plus
Flacon pour urines des 24 heures
|